- Accueil
- Gastrostomie d’alimentation
Gastrostomie d’alimentation
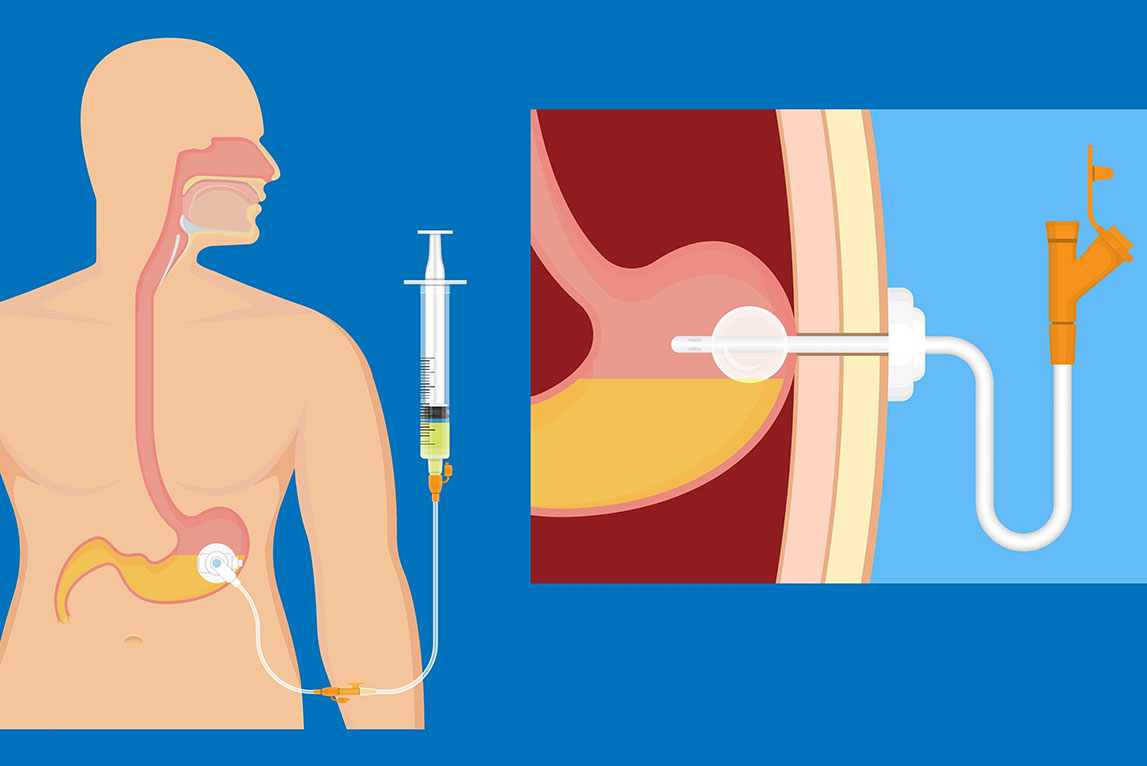
La gastrostomie per-cutané est la mise d’une sonde d’alimentation au sein de l’estomac, directement au travers de la paroi abdominale. Elle permet une assistance nutritionnelle de moyenne ou longue durée (durée supérieure à 3 semaines).
Pourquoi mettre en place une sonde de gastrostomie ?
La mise en place d’une sonde de gastrostomie est envisagée lorsque l’alimentation par la bouche n’est pas possible ou que les apports caloriques sont insuffisants.
Les principales pathologies pouvant conduire à la pose d’une sonde de de gastrostomie sont :
- les troubles de déglutition d’origine neurologique (AVC, maladie neurodégénératives) ou ORL,
- rétrécissements œsophagiens ou ORL en rapport avec des cancers, des séquelles post-opératoires ou après radiothérapie,
- les états de dénutrition par carence d’apport ou hypercatabolisme (anorexie, cancer, maladies inflammatoires digestives…).
Centre Hépato-gastroentérologie
Lyon Sauvegarde
25 avenue des sources
69009 Lyon
04 72 52 28 32
Quelle préparation pour une gastrostomie ?
Il est indispensable d’être à jeun, sans manger ni fumer depuis 6h. Les boissons claires sont autorisées jusqu’à deux heures avant l’examen.
Une consultation anesthésique est à réaliser au moins 48h avant l’examen. Lors de cette consultation le patient doit apporter sa dernière ordonnance de traitement et les examens récents, notamment cardio-respiratoires dont il a pu bénéficier.
L’arrêt des médicaments fluidifiant le sang (anticoagulants) est parfois nécessaire. La conduite à tenir vis à vis des traitements est donnée lors de la consultation anesthésique.
Comment se déroule une pose de gastrostomie par voie endoscopique ?
L’intervention se déroule au bloc opératoire d’endoscopie lors d’une anesthésie générale, le plus souvent avec intubation de la trachée, permettant une anesthésie générale profonde et la protection des voies aériennes d’une inhalation. Un antibiotique sera administré avant l’examen pour limiter le risque d’infection.
L’intervention utilise un gastroscope, tube flexible muni d’une caméra miniaturisée à son extrémité. Il est introduit par la bouche jusque dans l’estomac. Cela permettra de gonfler l’estomac pour qu’il se plaque à la paroi abdominale et de contrôler le bon positionnement de la sonde. Un second opérateur s’occupera de mettre en place la sonde gastrostomie au niveau de l’abdomen.
Il existe 2 principales méthodes :
La méthode « Pull ».
La sonde de gastrostomie est tirée de dedans en dehors par un fil au bout duquel est fixée la sonde
La méthode « Introducer ».
La sonde est posée par ponction directe de dehors en dedans. Cette méthode est utile en cas de sténose ORL ou oesophagienne. Cette technique peut également être réalisée par les radiologues qui mettent alors en place la sonde sous contrôle échographique.
L’endoscope est désinfecté entre chaque patient suivant la réglementation en vigueur.
Selon les cas, cet examen se déroule en hospitalisation ambulatoire ou en hospitalisation avec une nuit de surveillance après l’examen. En l’absence de complication immédiate, l’utilisation de la sonde avec de l’eau est possible le jour même et l’alimentation dès le lendemain.
La présence d’une sonde gastrostomie n’empêche pas la poursuite d’une alimentation par la bouche.
Quelles sont les complications ?
Tout acte médical, investigation, exploration, intervention sur le corps humain, même conduit dans des conditions de compétences et de sécurité conformes aux données actuelles de la science et de la réglementation en vigueur, recèle un risque de complication.
Les complications majeures sont rares : péritonite, infection cutanée sévère (fascite nécrosante), hémorragie, perforation, fistule gastro-colique par interposition du colon.
Les complications mineures sont plus fréquentes : infection péristomiale, obstruction ou expulsion de la sonde, incarcération de la collerette interne dans la paroi abdominale, fuites péristomiales, douleur.
Ces complications peuvent apparaître dans les suites immédiates ou plusieurs jours plus tard.
La survenue de ces complications peuvent nécessiter la prolongation de l’hospitalisation, une transfusion, un retrait de la sonde, voire une chirurgie.
Au moindre doute, le patient doit contacter son gastro-entérologue, son médecin traitant, ou se présenter aux services d’accueil des urgences.